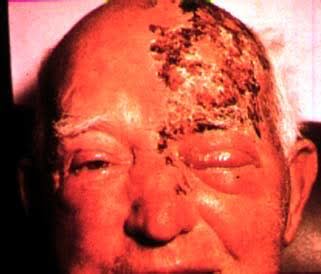
Półpasiec oczny (herpes zoster ophthalmicus) to kliniczna odmiana półpaśca. Odpowiedzialność za jej wywołanie ponosi wirus który aktywuje się w wyniku zakażenia wirusem ospy wietrznej i półpaśca, tak zwanego VZV i charakteryzująca się zmianami owrzodzenia rogówki.
Wśród czynników które aktywizują wirus półpaśca wymienia się w szczególności gwałtowny spadek odporności organizmu człowieka. W jego konsekwencji dochodzi do infekcji oraz uszkodzenia włókien nerwowych. Występujące zmiany na zewnątrz organizmu dotyczą obszarów, w którym zaczął działać zainfekowany nerw. Półpasiec oczny, obejmujący głównie okolicę czoła, oczodołów oraz powieki.
Półpasiec oczny – przyczyny
Główną przyczynę i odpowiedzialność za półpaśca ocznego ponosi wirus który pod względem morfologicznym jest identyczny jak wirus opryszczki HSV. Wirus ten wywołuje dwie jednostki chorobowe: ospę wietrzną (varicella) i półpasiec (zoster).
Szczególnie narażone na występowanie półpaśca ocznego są osoby starsze po 60 roku życia. Nigdy nie należy bagatelizować półpaśca ocznego gdyż jest on niebezpieczną chorobą z groźnymi powikłaniami.
W wyniku zarażenie wirusem Varicella-zoster, dochodzi do tzw wirusemii. Prowadzi to do przedostania się wirusa do krwi wraz, z którą VZV przedostaje się do różnych narządów i wnika do zwojów nerwów czuciowych, gdzie pozostaje „uśpiony” przez wiele lat. W przypadku półpaśca ocznego wirus lokalizuje się w I gałęzi nerwu trójdzielnego, którą jest nerw oczny. W wyniku obniżenia odporności dochodzi do aktywacji wirusa VZV i jego migracji do skóry okolicy gałki ocznej wywołując charakterystyczne objawy półpaśca ocznego.
Półpasiec oczny – objawy
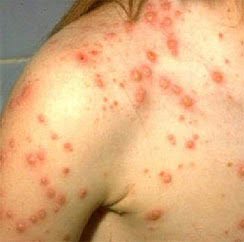
Półpasiec oczny objawia się zapaleniem i owrzodzeniem rogówki a także wykwitami skórnymi powiek. Charakterystyczne dla tej odmiany choroby jest pojawianie się zmian pęcherzowych w okolicach:
– czoła,
– nosa,
– powiek,
– skroni,
– owrzodzenie rogówki oka,
– przekrwienie spojówki,
– zapalenia tęczówki oka,
– nacieki i nadżerki na rogówce,
– bardzo duża bolesność.
Rodzaje półpaśca
Istnieje wiele niebezpiecznych i łagodnych odmian półpaśca. Do najczęściej spotykanych jego postaci zaliczamy:
– Półpasiec oczny – atakuje nie tylko skórę wokół oka, ale również, w najcięższych przypadkach, spojówkę i rogówkę. Objawia się owrzodzeniami, które mogą przekształcać się w ropne stany zapalne i inne infekcje bakteryjne. Jej konsekwencją może być znaczne osłabienie wzroku , a w skrajnych przypadkach może prowadzić nawet do utraty wzroku,
– Półpasiec uszny, jak sama nazwa wskazuje atakuje ucho. Pierwszymi objawami półpaśca usznego są silne bóle ucha oraz wysypka, która atakuje małżowinę uszną, przewód słuchowy zewnętrzny oraz błonę bębenkową. Choroba może w konsekwencji spowodować wystąpienie szumów usznych lub przytępienie słuchu. W skrajnych przypadkach półpasiec uszny grozi nawet utratą słuchu,
– Półpasiec krwotoczny, który jest jedną z najcięższych odmian tej choroby i zawsze pozostawia blizny;
– Półpasiec rozsiany będący często jednym z objawów zakażenia wirusem HIV
– Półpasiec zgorzelinowy objawiający się wysiękami ropnymi.
Półpasiec oczny – powikłania
Powikłania w przypadku półpaśca ocznego nie są tak bardzo powszechne, co nie oznacza że w praktyce nie może do nich dojść. Jak wiadomo półpasiec oczny jest skutkiem reaktywacji VZV ze stanu latencji w zwoju trójdzielnym i jego rozprzestrzenienia na nerw oczny – pierwszą gałąź nerwu trójdzielnego. Po kilku dniach od zakażenia następują widoczne zmiany skórne które w większości przypadków ulegają samoistnemu wyleczeniu.
 Wśród najczęściej spotykanych powikłań do których dochodzi w wyniku zarażenia wirusem półpaśca ocznego wymieniamy:
Wśród najczęściej spotykanych powikłań do których dochodzi w wyniku zarażenia wirusem półpaśca ocznego wymieniamy:
– zapalenie rogówki,
– stany zapalne tęczówki,
– infekcje ciała rzęskowego,
– zapalenie tylnego odcinka błony naczyniowej,
– stany zapalne siatkówki,
– zapalenie naczyń siatkówki,
– ostra martwica siatkówki
– postępująca zewnętrzna martwica siatkówki
– neuralgia popółpaścowa.
Półpasiec oczny – leczenie
Podstawowym celem leczenia półpaśca ocznego jest zmniejszenie bólu oraz zahamowanie replikacji wirusa. Bardzo istotną rolę w leczeniu odgrywa szybka reakcja i podjęcie działań w kierunku leczenia. Lekarz specjalista powinien wprowadzić do leczenia doustne leki przeciwwirusowe możliwie jak najszybciej najlepiej w ciągu pierwszych 72 godzin od wystąpienia objawów.
W terapii wspomagającej istotne znaczenie mają leki przeciwbólowe, kortykosteroidy oraz antybiotyki. U pacjentów z półpaścem ocznym stosuje się ponadto leczenie miejscowe lub chirurgiczne.
Pierwsze kroki zmierzające do wyeliminowania wirusa powinno skierować się do lekarza specjalisty czyli okulisty. Zleca on przyjmowanie leków przeciwwirusowych, łagodzi też stany zapalne za pomocą środków kortykosteroidowych. Jeśli dochodzi do zakażenia bakteryjnego pęcherzyków wewnątrz oka stosuje antybiotyki.
Najczęstszym powikłaniem półpaśca ocznego jest neuralgia popółpaścowa czyli przewlekły ból. Czasem jednak dochodzi do zapalenia rogówki, tylnej błony oka i siatkówki. W takiej sytuacji niezbędna jest interwencja okulisty i specjalistyczne leczenie, czasem nawet zabieg chirurgiczny.
Jeśli choroba ma ostry przebieg, wówczas wykwity mogą zaatakować także spojówkę i rogówkę oka, powodując owrzodzenia, które wtórnie mogą zostać zainfekowane bakteryjnie. W nielicznych, skrajnych przypadkach u pacjentów może dojść do porażenia mięśni odpowiedzialnych za poruszanie gałką oczną lub nawet do utraty wzroku.